Department of radiology診療放射線科
放射線治療
放射線治療とは
がんにかかった場合の一般的な治療法のひとつです。 ※がん治療の「三大療法」:近年は第四のがん治療法といわれる免疫療法も注目されています。
| 1.外科療法 | がんの原発巣(最初にがんが発生した部位)や転移巣を切り取る治療で、一般的には手術療法ともいいます。治癒手術(根治手術)を目指して行われます。 |
|---|---|
| 2.化学療法 | 化学物質(抗がん剤や分子標的薬)を用いてがん細胞の分裂を抑えたり、破壊したりする治療法です。広い意味でホルモン療法も含まれます。 |
| 3.放射線治療法 | X線やγ(ガンマ)線、粒子線といった放射線を照射するとがん細胞は分裂が出来なくなり、増殖が抑えられたり死滅したりします。周囲の正常な細胞も放射線によってダメージ(障害)を受けますが、このダメージをできるだけ少なくし、がん細胞に最大の効果を発揮できるように治療するのが放射線療法です。 |
| 4.免疫療法 | 免疫療法は、私たちの体の免疫を強めることによりがん細胞を排除する治療法で、化学療法同様、全身に効果がおよぶ全身療法のひとつです。免疫チェックポイント阻害剤と呼ばれる薬があります。 |
※現在は一般的に複数のがん治療法を組み合わせ、それぞれを補い合い治療を行う「集学的治療」が主流となっています。
放射線治療の特徴
- 手術療法と同じくがんとその周囲のみを治療する局所療法です。
- 手術と異なり臓器を切除しないので臓器(機能)を温存できます。
- がんを治癒させる根治的治療から痛みや神経症状等を軽減する緩和的治療まで幅広く対応できます。
- 放射線治療時には痛みや熱さ、苦しみなどはなく、何も感じません。
- 治療効果はじっくりと出てくるのが普通で、効果が最大に出てくるのは主に治療終了後です。
- 最近のコンピューターの技術や医療機器の進歩により病巣をピンポイントで狙うことができるようになり、症例によっては病巣に多くの放射線量を照射することができ、周りの正常組織には放射線量をできるだけ少なくすることができるようになりました。
- 症例によっては入院せずに仕事や日常生活を維持しながらの外来通院での治療も可能です。
- 放射線による有害事象は基本的に放射線を照射した部位にしか出ませんので、例えば胸部に照射しても髪の毛が抜けるということはありません。
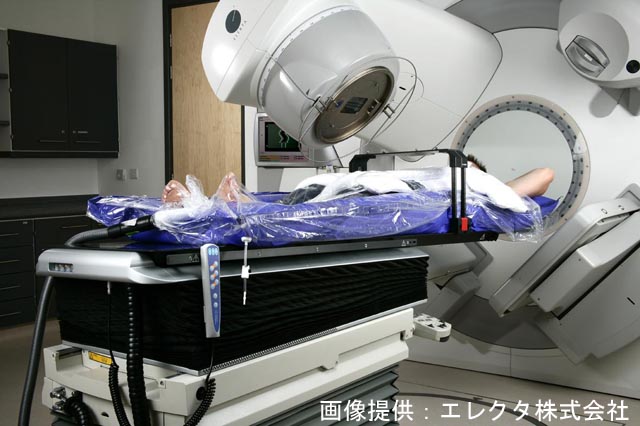
放射線治療装置の紹介
当院では医療用直線加速装置(リニアック)を用いた外部照射を行っています。 2021年8月に機器更新を行い、最新の装置になりました。 ※リニアックはエックス線や電子線などの放射線を照射してがんなどを治療する装置です。
〇 エレクタ社製 バーサHD(Versa HD) 〇 X線エネルギー(3種):4、6、10MV 〇 電子線エネルギー(5種):4、6、9、12、15MeV
(放射線の種類(X線または電子線)及びエネルギーの選択は、個々の症例に応じて治療医の判断により決定します。)
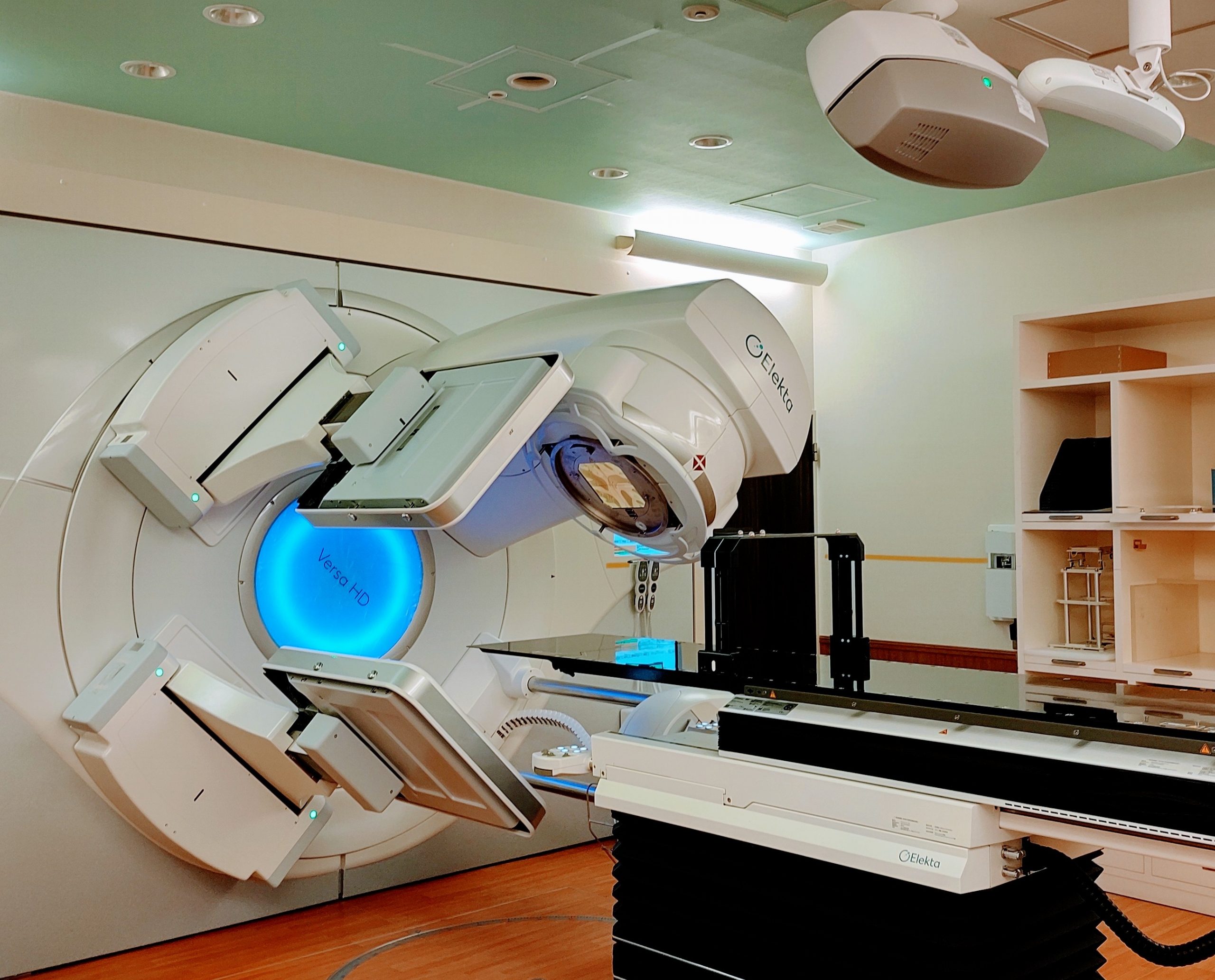
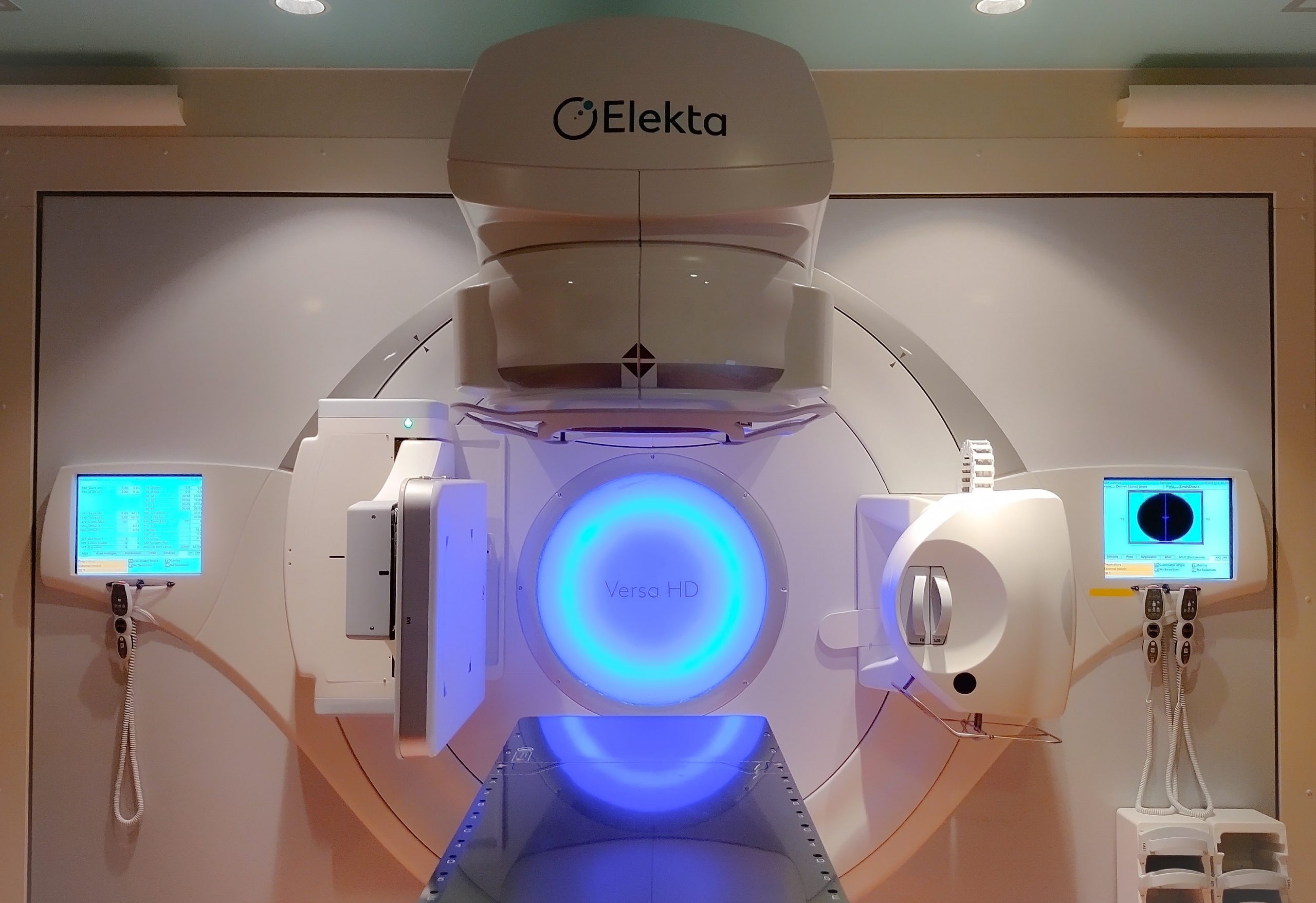
今回前装置(Synergy)から新装置(Versa HD)への更新により、以下の機能が向上しました。
- 治療する範囲(照射野)を従来の半分の細かさで形成することが可能になりました。これにより、病巣以外の正常な組織への照射を更に低減できるようになりました。
- 高線量率モードの採用により、短時間での治療が可能になり、照射時間内での病巣の動きを最小限に抑えることができます。
- 従来行われていた回転型強度変調放射線治療(VMAT)の制御システム機能向上により、一度に複数の部位に必要な線量を照射し、品質を落とすことなく、治療時間を短縮することが可能になりました。
- 新たに「体表面画像誘導放射線治療」システムを導入しました。これは、光学的に取得された体表面画像を利用し、 1_患者様の位置合わせ 2_治療中の体の動きの管理 3_呼吸による体表面の動きをグラフ化することによる管理 等を、非接触、被ばく無しで取得する技術です。 さらにこの「体表面画像誘導放射線治療」システムを応用し、乳房術後照射における深吸気息止め照射を行います。
当院の放射線治療の特徴
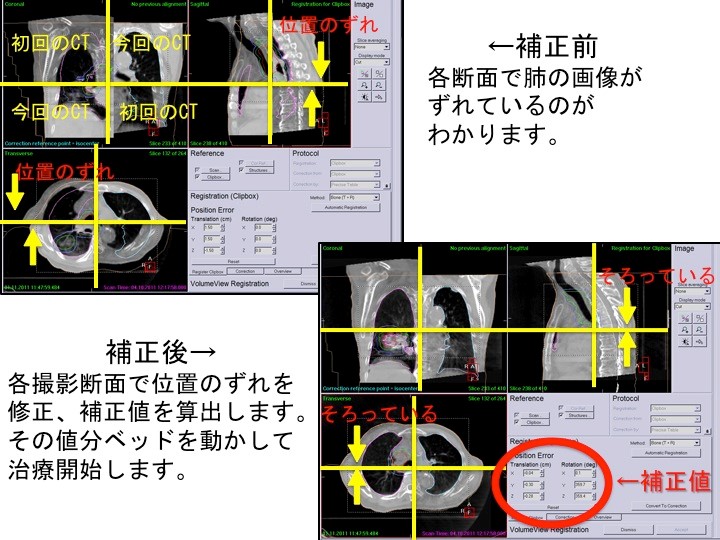
- 位置確認用CT装備(XVI)による画像誘導下放射線治療(IGRT)が可能
リニアックの回転ガントリ部にCT画像を撮影できる装置(XVI)を装備していますので、画像誘導放射線治療(IGRT)が行うことができます。 このXVIは通常の画像診断で使用されるkV(キロボルト)の電圧で撮影しますので、軟部組織まで描出することができ、骨だけでなく病変部そのものも直接確認することができます。 実際には患者さんが治療を行う直前にベッド(治療寝台)に寝た状態のままでCT画像を撮影し、事前に撮影しておいた治療計画用CT画像と今回治療直前に習得したCT画像を重ね合わせることで治療する部位での位置のずれ量を求め、それをもとにして治療寝台の位置を補正し正確な位置合わせを治療直前に行うことができます。 さらに、この治療直前のCT画像により、実際に治療を行う病変の位置・形状・サイズも確認できますので、安心・確信を持って治療を行うことができます。 これらにより高い精度の放射線治療を行なっています。 さらに、この装置のCTには4次元CT機能があり、3次元の画像に加え、「動き」も観察可能です。 呼吸運動により動く病変の状況を把握し、治療範囲の設定に等に利用しています。 ※状況、治療部位によっては治療時にCT撮影を行わない場合もあります。
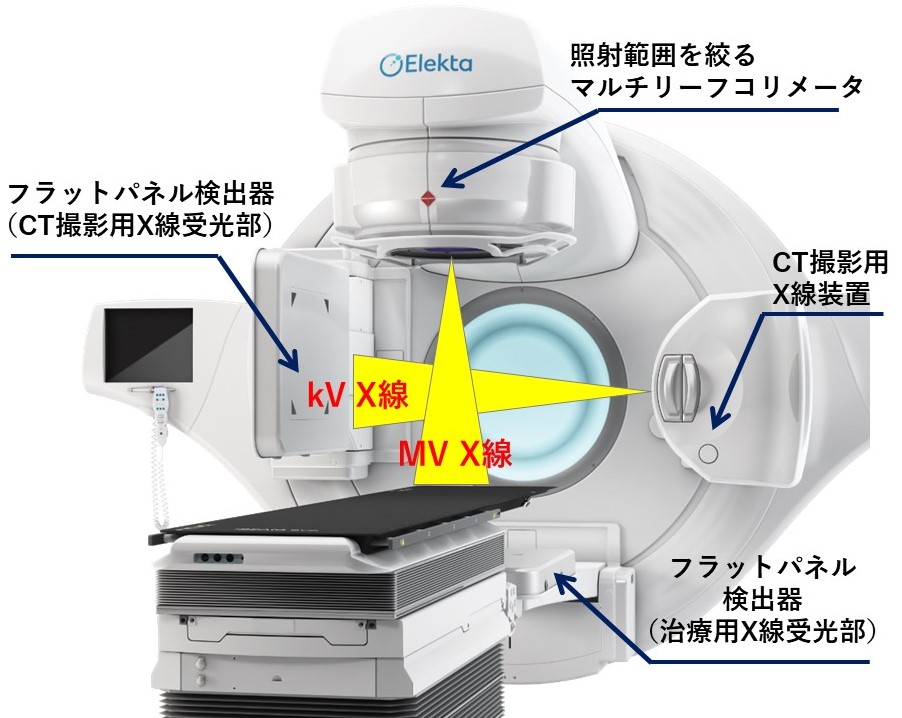
- 6軸位置補正の寝台および赤外線位置情報システムの装備
患者さんには毎回同じように同じ位置に寝ていただくために固定具を使用し、さらに体表面や固定具に位置合わせのための基準点を記入します。 しかしこれらを使った位置合わせはあくまでも体表面での位置合わせですので、体の内部まで位置合わせする事は困難で、毎回同じ様に寝ているように見えてもねじれを生じていることが多いです。 これらを補正するために当院の治療寝台は通常の治療寝台の縦、横、高さ方向の移動に加え、それぞれの方向に回転角度を補正することができる6軸位置補正可能な治療寝台を採用しており、6軸方向に位置を補正することが可能です。 寝台の位置・移動量は治療時に取付けるフレーム上にあるマーカーを天井にある赤外線カメラで追尾することにより正確に把握しています。

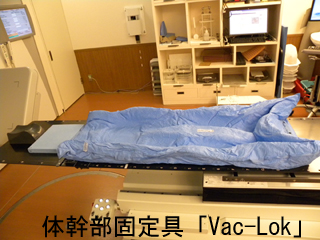
- 固定具の使用
当院では上記のように正確に位置合わせをして放射線治療を行なっていますが、治療中に患者さんが無意識にでも動いてしまうと正確に位置合わせした意味がなくなってしまします。 そのために治療中の患者さんの動きをできるだけ抑える目的で、特殊照射だけでなく通常照射においても固定具を使用して放射線治療を行っています。 ※状況によっては固定具を使用しない場合もあります。
- 一般(通常)照射から特殊照射まで幅広く対応
- 通常照射
原則、体のどの部分でも治療可能です。 症例により1門(1方向)~多門(複数方向)照射、回転原体照射を行います。 通常1日1回の治療を週5回ずつ行い、1~2ヶ月程度の治療期間を要します。 なお、症例によっては1日2回照射を行ったり1回照射など短期間照射を行ったりする場合があります。
- 強度変調放射線治療(IMRT)
放射線治療計画システムを用いて、1方向のなかでも放射線の強弱をつけ、複数方向の放射線を組み合わせることにより、腫瘍部分のみに放射線を集中させ正常組織への影響を極力減らすことが可能な画期的な治療法です。 これにより腫瘍制御率の向上や有害事象の軽減が期待できます。
- 回転型強度変調放射線治療(VMAT)
日本で従来行われてきた回転原体照射に強度変調放射線治療(IMRT)の機能を加えた照射法です。 ガントリを回転させながら、ガントリ回転速度、マルチリーフコリメーター、線量率をダイナミックに動作し、強度変調を行います。 従来の強度変調放射線治療(IMRT)に比べ短い照射時間(1分30秒から3分程度)での治療が可能となります。
- 通常照射
- 定位放射線治療
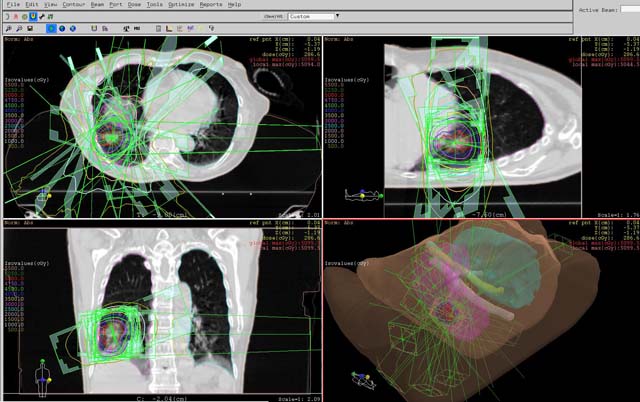
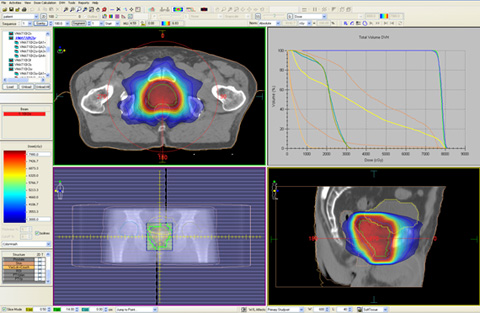
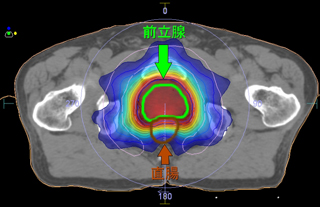
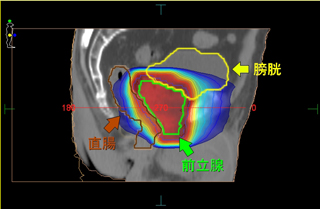
治療効果を高め、病巣周辺の正常組織への影響を軽減させることを目的に、病巣に対しガントリヘッドや寝台の回転を組み合わせて多方向から放射線を集中させる方法です。 正確な位置精度や固定精度は0.1mm単位で管理されています。 治療回数は4〜5回で、1回につき4〜10方向から通常より高い放射線量を照射します。 現在の施行部位は脳、肺、肝臓です。
頭部定位放射線治療
頭部定位治療例
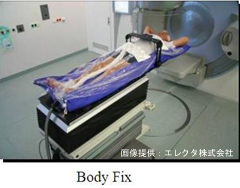
体幹部定位放射線治療
Body Fixによる肺定位治療
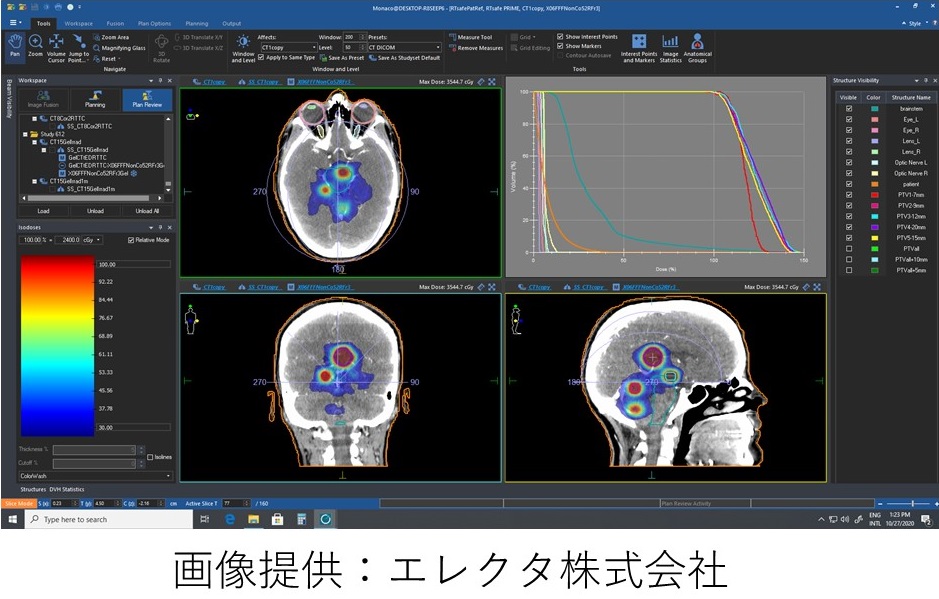
放射線治療計画システム「Monaco」
病巣にどのように放射線を照射するかを計画する装置です。 当院で使用している治療計画装置「Monaco」は現在使用可能な線量計算アルゴリズムの中で最も正確な「モンテカルロ」を使用しています。
固定具の紹介
個々に治療部位に合わせて作成したものと、汎用のものとを組み合わせて使用します。






治療のすすめかた
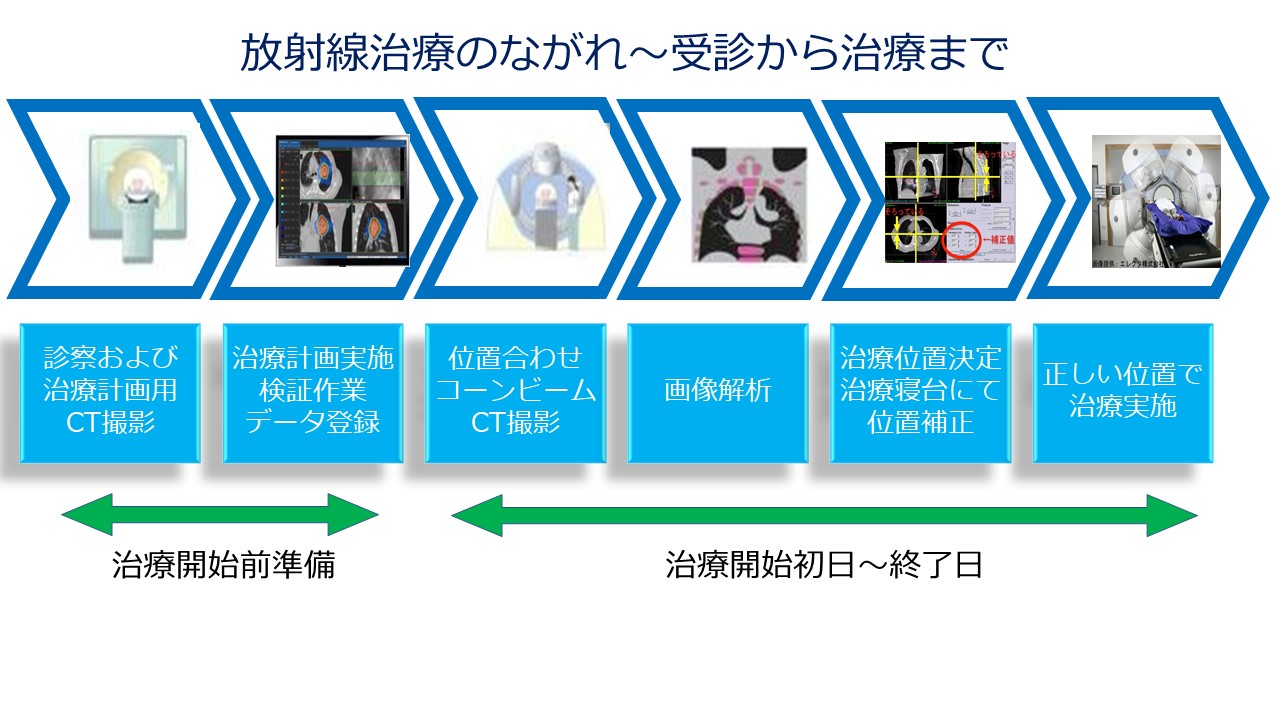
※一般的な放射線治療の流れを示します。治療期間は対象によって異なります。
- 放射線科を受診 治療専門医が放射線治療について説明します。(同意書をお渡しします) 治療開始日時などを決めます。
- 固定具の作成
- CTによる治療計画用画像撮影 ………………………………初日はここまで終了です。………………………………
- 治療計画(照射野、照射方向、1回線量、分割回数等決めます)
- 治療計画データ検証作業
- 治療開始(この時までに同意書提出) 〇外来の方は、外来受付を済ませて地下1階にある高エネルギー治療室へお越し下さい。 他科受診や予約時間変更がある場合はお知らせください。 〇入院して治療される方は治療時に病棟に連絡します。 〇基本的には月曜~金曜の週5日連続で治療します。 ※週の間に祝日がある場合は土曜日に行う場合があります。また年末年始も可能な限り行います。 ※第一段階の予定線量に達したら再度位置合わせCTを撮影して照射方法を変更(照射野、照射方向等)する場合があります。
- 最終予定線量に達したら治療終了です。
- 治療後の経過観察に関しては現時点では原則として各診療科・紹介元の主治医にお願いしており、当科では時々様子観察としています。
治療期間について
放射線治療は、どんな目的で(根治、予防、緩和治療等)、どの部位に、どんな種類(エックス線または電子線)の放射線を、どの方向から、どれくらいの線量を当てるか、正常組織の線量をどれくらいに抑えるか、など様々な要因を考慮して決定します。 したがって症例毎に治療期間は異なりますので軽症だから回数が少ない、重症だから回数が多いなどということはありません。
安全対策
放射線治療において4名の治療専任の診療放射線技師(内3名は放射線治療専門技師、放射線治療品質管理士)を配置し、常時2名以上でダブルチェックを行いながら放射線治療を行う体制としています。
放射線治療計画を行う前に放射線治療データベースで情報の登録作業を行います。 このデータベースには、当院での放射線治療開始時点(平成8年4月)からの情報(患者ID、名前、生年月日、連絡先、基礎疾患名、疾患分類、照射部位、照射方法、分割数、1回線量、総線量等)が登録されており、当院での放射線治療履歴が確認できます。 なお患者確認を確実にするために顔写真を最初の治療時に撮影しておりますので、このデータベースにも登録しています。
また放射線治療計画した内容が適切かどうか確認するために線量計算ソフトやフィルム・ファントム(擬似物体)への照射により検証を行います。 その結果を治療専門医と診療放射線技師の両者で確認し、適切であることを確認した後、治療装置の設定に必要なデータを治療計画装置から直接、治療装置の制御器にネットワークを通じて送信します。 さらに治療装置制御器側で内容確認を行い、放射線治療データベースに治療装置設定データを送信します。
日常の放射線治療では、先ず放射線治療データベースで該当データを展開し、治療の進捗状況を確認します。 次に照射対象の門番号を選択し、内容を確認します。 問題なければ治療装置への送信ボタンを押すと、治療装置に必要なデータが送られ、自動的に放射線の種類とエネルギー、照射野、ガントリ角度、線量値等が設定されます。 これらのプリセット値と実際の設定が異なると、治療装置にインターロックが掛かり照射できません。
このように、できるだけ人為的ミスを無くすようなシステムを構築し、安全に放射線治療が遂行できるように努力しています。
※VMATによる治療について
ここでは主に行われる前立腺がん治療の主な手順を示します。 この治療に関しては高精度の治療計画や多岐にわたる線量検証作業が必要であるために、初回の当科受診から治療開始まで現時点で約1週間程度の期間を必要としています(治療開始まで約1週間を要します)。
治療計画
治療計画は治療計画装置(Monaco)を使用します。 がんに高い線量を集中させ周囲の正常組織への影響が少ない治療計画を得る為、様々な値を変化させて複数の線量分布を作成します。 当院で使用している治療計画装置Monacoは現在使用可能な線量計算アルゴリズムの中で最も正確な「モンテカルロ」を使用しています。

線量評価(電離箱での検証)
疑似物体(水使用汎用ファントムRT-3000-New-Water)に実際に照射し、ファントムの中心および周辺のポイント線量を電離箱で測定し、治療計画装置が計算した線量と比較検証を行い、適切かどうか判断します。
Delta4(デルタフォー):3次元線量検証システム
臨床プランをDelta4へ照射し、治療計画装置が出力した各断面(矢状断、冠状断、水平断)の線量分布と各地点での実線量を、Delta4で得られた線量・分布と比較検証を行い、適切かどうか判断しています。


※Delta4の特徴:絶対線量評価と相対線量評価が一度に可能
- 高性能p-typeシリコン半導体検出器を1069個配置
- 直交2面の構造により、360度方向からの照射を検出可能
- リニアックのパルス信号に同期して細かいデータ取得を行うため、様々な解析に対応可能
- 治療時と同等の照射を行うため、ガントリ角度によるたわみの影響・カウチによる線量減衰等の影響を考慮に入れた検証が可能
- 一度の照射でフラクション、門ごと、セグメントごとなど幅広い検証が可能
以上の一連の作業を行い、日本放射線腫瘍学会(JASTRO)ガイドラインを参考に最終確認します。 最終的にどの計画装置のどのデータを採用するかは治療専門医が最終判断し、治療開始となります。
※体表面画像誘導放射線治療について
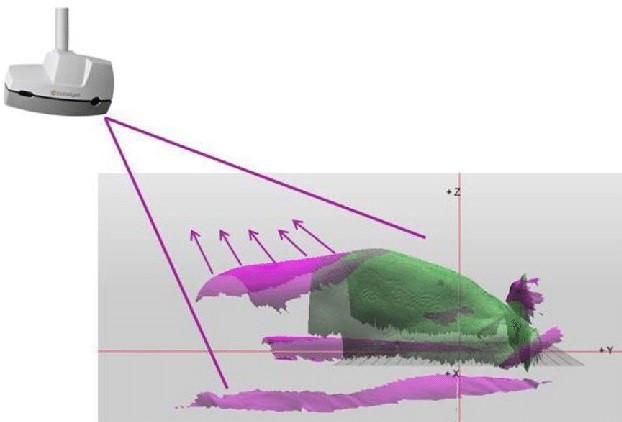
放射線治療はひとつの治療部位に対して、日数をかけて行っていきます。 (場合によっては1回で対応するものもあります) 毎回治療寝台に乗っていただいて治療を受けていただくわけですが、そこで毎回の位置ずれが多少なりとも生じます。 この度治療装置に装備されたCT装置による位置補正方法に加え、光学式カメラシステムを利用した「体表面画像誘導放射線治療」を採用いたしました。 「体表面画像誘導放射線治療」とは、プロジェクタとカメラを搭載したシステム(装置名:Catalyst HD)を天井に設置し、可視光を照射し、光学的に取得された体表面画像を利用し
1_患者の位置合わせ 2_治療中に発生する動きのモニタリング 3_呼吸性移動の管理
を、被ばくのない可視光を使って、非接触で実施する技術です。 位置決めから動きの管理まで、患者さんの状態を継続的に観察できることが大きなメリットです。 また、マーカーなどの点ではなく6軸の情報による三次元での位置合わせが可能で、体表の広範囲をカバーできます。 また、このシステムは、非剛体位置合わせ(Non-Rigid Registration)を採用しており、局所的な動きの影響を可及的に回避して、より精度の高い体表面の観察が可能となっています。 体位のズレは色で視覚化されるので修正も容易です。 さらに距離など座標軸が数値で表示され、正確な位置合わせも可能です。 照射中に体表面のリアルタイムモニタリングを行い、咳など突発的な体動があった場合には照射を中止する機能も搭載しています。 患者さんの状態を常に把握し、基準画像とのズレを計測しながら精度の高い治療を保証し、そのデータを記録できます。 体動があった場合に、マーカーの位置といった見た目ではなく、データとしてモニタリングできることは大きなメリットです。※深吸気息止め照射(DIBH)について
- 最近は乳房手術後照射後の長期生存における、将来の心疾患発症リスク増大が課題となっております。 対策として深吸気息止め照射(深く息を吸って止める)を行い、心臓を照射野から遠ざけますが、ここで体表面画像誘導放射線治療を採用します。
- 呼吸の管理を行うことで心臓への線量低減を図り、将来の心疾患リスクを低減させることができます。

お問い合わせ先
公立八女総合病院 地下1階 高エネルギー治療室 電話番号:0943-23-4131 担当放射線治療専門医師:水上 直久(みずかみ なおひさ)

